แผลกดทับเป็นภาวะแทรกซ้อนที่พบบ่อยในผู้ป่วยติดเตียง ผู้สูงอายุ หรือผู้ที่มีข้อจำกัดในการเคลื่อนไหว แม้จะดูเหมือนเป็นเรื่องเล็กน้อย แต่หากไม่ได้รับการดูแลอย่างถูกวิธี อาจนำไปสู่การติดเชื้อรุนแรงและเป็นอันตรายถึงชีวิตได้ การสังเกตและทำความเข้าใจแผลกดทับเริ่มต้นจึงเป็นสิ่งสำคัญ เพื่อให้สามารถดูแลแผลกดทับได้อย่างทันท่วงที บทความนี้จะพาคุณไปดูแผลกดทับเริ่มต้นและเรียนรู้ว่าแผลกดทับระยะไหนที่คุณไม่ควรรอช้าในการปรึกษาแพทย์
แผลกดทับคืออะไร และใครคือกลุ่มเสี่ยง?
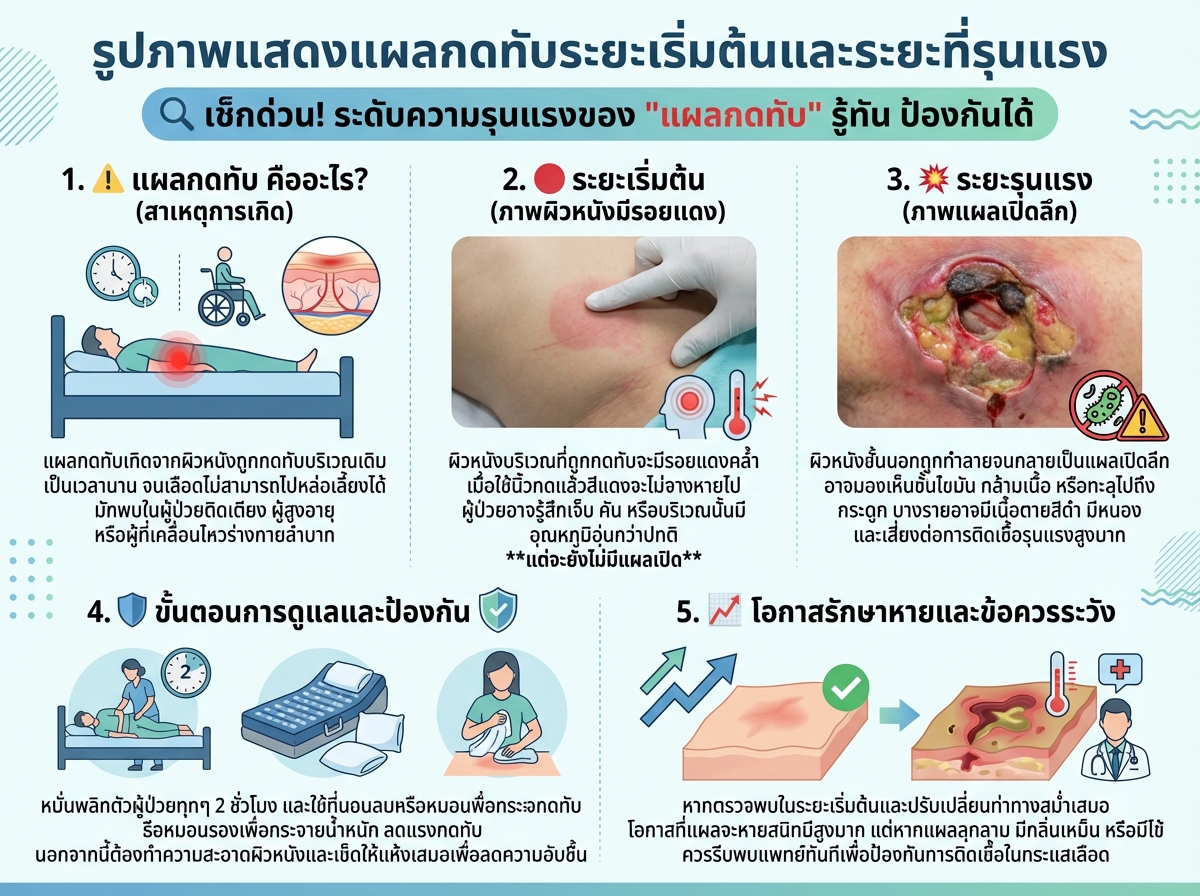
แผลกดทับ (Pressure Ulcer หรือ Bedsore) เกิดจากการที่ผิวหนังและเนื้อเยื่อใต้ผิวหนังถูกกดทับเป็นเวลานาน ทำให้เลือดไหลเวียนไม่สะดวก เนื้อเยื่อขาดออกซิเจนและสารอาหาร จนเกิดความเสียหายและตายไปในที่สุด
กลุ่มเสี่ยงหลักที่ต้องระวัง
- ผู้ป่วยติดเตียงหรือติดรถเข็นที่เคลื่อนไหวลำบาก
- ผู้สูงอายุที่มีผิวหนังบอบบางและเลือดไหลเวียนไม่ดี
- ผู้ที่มีภาวะขาดสารอาหารหรือน้ำหนักน้อย
- ผู้ป่วยเบาหวานที่มีปัญหาเรื่องระบบประสาทและหลอดเลือด
- ผู้ป่วยที่มีภาวะไม่รู้สึกตัว เช่น โคม่า หรือบาดเจ็บไขสันหลัง
วิธีดูแผลกดทับเริ่มต้น: สังเกตอาการระยะแรก
การดูแผลกดทับเริ่มต้นและการสังเกตอาการในระยะแรกเป็นสิ่งสำคัญที่สุดในการป้องกันไม่ให้แผลรุนแรงขึ้น คุณควรตรวจสอบผิวหนังบริเวณที่มักเกิดแผลกดทับเป็นประจำ โดยเฉพาะบริเวณปุ่มกระดูกต่างๆ เช่น ก้นกบ สะโพก ส้นเท้า ข้อศอก หลังศีรษะ และตาตุ่ม
แผลกดทับ ระยะที่ 1: สัญญาณเตือนแรก
นี่คือแผลกดทับเริ่มต้นที่ง่ายต่อการมองข้ามที่สุด แต่เป็นระยะที่คุณสามารถดูแลเองได้หากจัดการได้ทันท่วงที
- ผิวหนังเปลี่ยนสี: จะมีรอยแดงที่ผิวหนังที่ไม่ซีดจางเมื่อใช้นิ้วกด (Non-blanchable erythema) สำหรับผู้ที่มีผิวคล้ำ อาจสังเกตเห็นเป็นสีม่วง สีน้ำเงิน หรือสีน้ำตาลเข้ม
- อุณหภูมิผิวหนัง: บริเวณนั้นอาจรู้สึกอุ่นหรือเย็นกว่าปกติ
- ความรู้สึก: ผู้ป่วยอาจรู้สึกปวด คัน หรือระคายเคืองในบริเวณนั้น
- ความนุ่ม/แข็ง: ผิวหนังอาจมีลักษณะนุ่มหรือแข็งกว่าปกติเล็กน้อย
หากพบอาการเหล่านี้ ให้พยายามลดแรงกดทับทันที เช่น พลิกตะแคงตัว ใช้เบาะรองนั่งหรือที่นอนลดแรงกด และดูแลผิวให้แห้งสะอาด
แผลกดทับ ระยะที่ 2: ผิวหนังเริ่มเสียหาย
ในระยะนี้ ผิวหนังชั้นนอก (Epidermis) และ/หรือชั้นหนังแท้ (Dermis) ได้รับความเสียหายแล้ว และเป็นระยะที่ควรเริ่มระมัดระวังเป็นพิเศษ
- ผิวหนังแตก: อาจเห็นเป็นแผลตื้นๆ สีแดงอมชมพูคล้ายรอยถลอกหรือตุ่มน้ำพุพอง
- ตุ่มน้ำ: อาจมีตุ่มน้ำใสๆ หรือมีน้ำเหลืองปนเลือดเกิดขึ้น
- ไม่มีเนื้อเยื่อตาย: แผลยังไม่มีเนื้อเยื่อตายสีดำ (Eschar) หรือเนื้อตายสีเหลือง (Slough)
ในระยะนี้ หากแผลไม่ใหญ่มากและไม่มีการติดเชื้อ สามารถดูแลเองได้โดยทำความสะอาดแผลอย่างถูกวิธีและปิดแผลด้วยวัสดุปิดแผลที่เหมาะสม แต่หากแผลเริ่มมีขนาดใหญ่ขึ้น หรือมีสัญญาณของการติดเชื้อ ควรปรึกษาแพทย์
แผลกดทับระยะไหนที่ดูแลเองไม่ควรรอ ต้องพบแพทย์ทันที!
เมื่อแผลกดทับเข้าสู่ระยะที่รุนแรงขึ้น หมายถึงเนื้อเยื่อได้รับความเสียหายลึกมากขึ้น และมีความเสี่ยงต่อการติดเชื้อสูงมาก ในกรณีเหล่านี้ การดูแลตัวเองเพียงลำพังอาจไม่เพียงพอและเป็นอันตราย ควรพบแพทย์หรือพยาบาลผู้เชี่ยวชาญเพื่อรับการรักษาทันที
แผลกดทับ ระยะที่ 3: เนื้อเยื่อเสียหายถึงชั้นใต้ผิวหนัง
ในระยะนี้ แผลจะลึกถึงชั้นไขมันใต้ผิวหนังแล้ว
- แผลลึก: มองเห็นชั้นไขมันใต้ผิวหนัง แต่อาจยังไม่เห็นกระดูก เอ็น หรือกล้ามเนื้อ
- เนื้อตาย: อาจมีเนื้อตายสีเหลือง (Slough) หรือเนื้อตายสีดำ (Eschar) ปกคลุมก้นแผล
- การทำลายเนื้อเยื่อ: อาจมีการเซาะของแผลใต้ผิวหนัง (Undermining) หรืออุโมงค์ใต้แผล (Tunneling)
แผลกดทับ ระยะที่ 4: เนื้อเยื่อเสียหายรุนแรงถึงกระดูก
เป็นระยะที่รุนแรงที่สุด มีความเสียหายอย่างมากต่อเนื้อเยื่อ
- แผลลึกมาก: มองเห็นกระดูก เอ็น กล้ามเนื้อ หรือข้อต่อได้
- เนื้อตายจำนวนมาก: มักมีเนื้อตายสีเหลืองหรือสีดำปกคลุม
- การทำลายเนื้อเยื่อ: มีการเซาะของแผลหรืออุโมงค์ใต้แผลอย่างชัดเจน
- ความเสี่ยงสูง: มีความเสี่ยงสูงต่อการติดเชื้อในกระดูก (Osteomyelitis) ซึ่งเป็นอันตรายถึงชีวิต
แผลกดทับที่ประเมินไม่ได้ (Unstageable Pressure Injury)
แผลที่มีเนื้อตายสีดำ (Eschar) หรือเนื้อตายสีเหลือง (Slough) ปกคลุมจนไม่สามารถประเมินความลึกของแผลได้ ไม่สามารถระบุระยะได้จนกว่าจะมีการกำจัดเนื้อตายออก การดูแลเองเป็นอันตรายอย่างยิ่ง ควรให้แพทย์ประเมินและรักษา
การบาดเจ็บของเนื้อเยื่อส่วนลึกที่สงสัย (Deep Tissue Pressure Injury – DPTI)
บริเวณผิวหนังยังไม่แตก แต่มีรอยช้ำสีม่วงหรือน้ำตาลเข้ม หรือเป็นตุ่มน้ำที่เต็มไปด้วยเลือด ใต้ผิวหนังมีเนื้อเยื่อเสียหายจากแรงกดและแรงเฉือนที่รุนแรง ซึ่งอาจลุกลามอย่างรวดเร็วเป็นแผลลึกมาก ควรปรึกษาแพทย์ทันที
สรุปและข้อแนะนำ
การดูแผลกดทับเริ่มต้นและทำความเข้าใจแผลกดทับระยะไหนเป็นกุญแจสำคัญในการป้องกันและรักษา การสังเกตผิวหนังอย่างสม่ำเสมอ การพลิกตะแคงตัวผู้ป่วย การดูแลความสะอาด และการจัดหาอุปกรณ์ลดแรงกดที่เหมาะสม จะช่วยลดความเสี่ยงของการเกิดแผลกดทับและช่วยให้ผู้ป่วยมีคุณภาพชีวิตที่ดีขึ้น
หากคุณพบว่ามีแผลกดทับตั้งแต่ระยะที่ 3 ขึ้นไป หรือแผลมีลักษณะไม่ดีขึ้น มีอาการปวด บวม แดงร้อน หรือมีหนองไหล ควรรีบปรึกษาแพทย์หรือพยาบาลโดยเร็วที่สุด อย่ารอช้า เพราะการรักษาที่ทันท่วงทีจะช่วยป้องกันภาวะแทรกซ้อนที่รุนแรงและอันตรายถึงชีวิตได้

